تكشف واقعة احتجاز جثمان مريض توفي بعد 26 يومًا داخل الرعاية المركزة في منشأة طبية بالتجمع الخامس حجم الانفلات الذي يحكم سوق العلاج الخاص في مصر. فحين تتحول الفاتورة إلى أداة ضغط على أسرة مكلومة، لا تعود الأزمة مجرد خلاف مالي، بل تصبح قضية تتعلق بحدود السلطة التي تمارسها المستشفيات على المرضى وذويهم في غياب ردع فعلي ومحاسبة علنية.
وتثبت تفاصيل الواقعة أن الخلل لا يقف عند امتناع منشأة طبية عن تسليم جثمان متوفى حتى سداد مبالغ باهظة، بل يمتد إلى طريقة تسعير الخدمة نفسها داخل الحالات الحرجة. فقد تجاوزت المطالبة الإجمالية مليون جنيه، قبل أن تنتهي الوساطات البرلمانية والقانونية إلى سداد 800 ألف جنيه وجدولة 200 ألف جنيه، فيما فتحت وزارة الصحة والسكان تحقيقات في واقعة يمنعها القانون أصلًا مهما بلغت المديونية.
فاتورة مفتوحة على الاستغلال
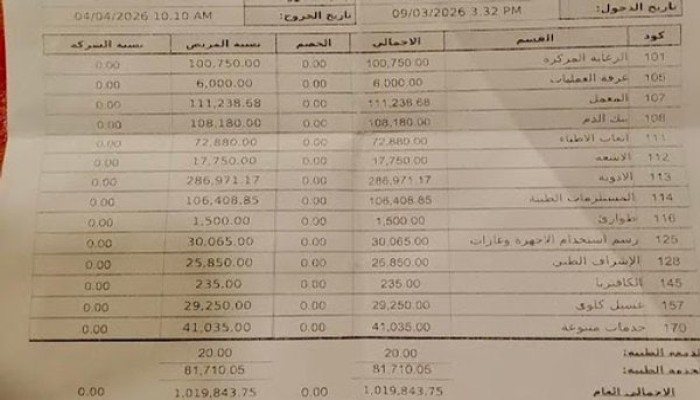
توضح تفاصيل الفاتورة أن الأزمة بدأت من بنود مالية يصعب على أي أسرة مراجعتها وهي تحت صدمة الوفاة. فقد بلغت تكلفة الأدوية 286 ألف جنيه، وبلغت تكاليف المعمل وبنك الدم 219 ألف جنيه، بينما سجلت المستلزمات الطبية 106 آلاف جنيه، ووصل بند الرعاية المركزة وحده إلى 100 ألف جنيه، بما كشف اتساع الفجوة بين الخدمة المقدمة والرقابة المفترضة على التسعير.
ثم زادت خطورة الواقعة لأن الأسرة لم تكن أمام خيار حقيقي للمراجعة أو الاعتراض قبل الوفاة. فالرعاية المركزة من أكثر الأقسام التي يضطر فيها الأهالي إلى السداد تحت ضغط الوقت والخوف، بينما تغيب الشفافية المسبقة بشأن تكلفة الأدوية والإجراءات والمستلزمات. ولذلك تتحول الفاتورة في كثير من الحالات من كشف حساب إلى أداة فرض أمر واقع على من لا يملك قدرة تفاوضية.
كما أن الأزمة لم تتوقف عند هذه الحالة وحدها، لأن التقارير البرلمانية أعادت الحديث عن تكرار وقائع احتجاز جثامين، بينها حالات تخص أطفالًا، من أجل الضغط على الأسر غير القادرة. وهذا التكرار يكشف أن المشكلة ليست خطأ فرديًا معزولًا، بل نتيجة مباشرة لبيئة تسمح للمستشفى بأن تفاوض على الجثمان كما تفاوض على الخدمة العلاجية.
وفي هذا السياق، قال الدكتور علاء غنام عضو لجنة الصحة السابق بمجلس أمناء الحوار الوطني إن سوق الرعاية الصحية الخاصة تعاني عشوائية وخللًا سعريًا وغيابًا لمعايير الجودة، وإن الإنفاق من جيب المواطنين بلغ نحو 60 بالمئة من إجمالي الإنفاق الصحي. ويعني هذا التقدير أن الأزمة الحالية خرجت من فراغ تشريعي ورقابي معروف، لا من ملابسات استثنائية تخص واقعة بعينها.
تشريعات قديمة وسوق بلا سقف
تتسع الأزمة لأن تسعير الخدمات الطبية في المستشفيات الخاصة لا يخضع عمليًا لنظام صارم ونافذ على الأرض. فالتكلفة تختلف بين منشآت متجاورة في النطاق الجغرافي نفسه بنسب تصل إلى 100 بالمئة، بينما يواجه المريض أو أسرته فواتير معقدة لا توضح بدقة أساس التسعير ولا هامش الربح ولا حدود الزيادة المقبولة داخل الحالات الحرجة.
ثم يظهر أثر هذا الخلل بصورة أكبر حين يقارن المواطن ما يدفعه بما يتيحه النظام الصحي أصلًا من بدائل. فالإحصاءات الرسمية التي تتداولها الجهات الصحية تشير إلى أن إجمالي عدد الأسرة يبلغ 121617 سريرًا، منها 88597 سريرًا في القطاع الحكومي و33020 سريرًا في القطاع الخاص، بينما يظل المعدل العام أقل من المعايير العالمية التي تشير إلى 3 أسرة لكل 1000 نسمة.
وبسبب هذا العجز، يجد المريض نفسه مدفوعًا إلى القطاع الخاص حتى حين لا يملك ثمنه. وهنا تتحول الندرة إلى وسيلة ضغط تجاري، لأن المستشفى تعرف أن الأسرة تبحث عن سرير شاغر قبل أن تبحث عن سعر عادل. لذلك تعود المطالبات البرلمانية كل فترة إلى ضرورة وضع سقف منطقي للأسعار واعتماد هامش ربح محدد يمنع استغلال حاجة المواطنين.
ورغم أن المادة 12 من قانون المنشآت الطبية أناطت تحديد الأسعار بلجان متخصصة في وزارة الصحة والسكان، فإن الواقع يشير إلى ضعف تنفيذ الجزاءات على المخالفين وندرة اللجوء إلى الغلق الإداري. كما أن التشريعات المنظمة مر على كثير منها أكثر من 40 عامًا، وهو ما ترك السوق أسير لوائح قديمة لا تواكب انفلات الأسعار ولا توسع الاستثمار الطبي الخاص.
وفي هذا الموضع، قال الدكتور أحمد أبوطالب رئيس لجنة تسعير الخدمات الطبية بالهيئة العامة للتأمين الصحي الشامل إن قوائم التسعير داخل المنظومة شهدت تحديثًا متتاليًا وارتفع عدد الخدمات المسعرة من 2293 خدمة في 2019 إلى 3451 خدمة في 2024، مع زيادة بنحو 60 بالمئة في القائمة الأخيرة. ويعني ذلك أن الدولة تملك نموذجًا فنيًا للتسعير المحدث داخل التأمين الشامل، لكنها لم تنجح في فرض انضباط مماثل على السوق الخاصة خارج المنظومة.
وبعد أزمة كورونا، حاولت الوزارة التدخل بلائحة استرشادية حددت 10000 جنيه حدًا أقصى لليوم في الرعاية المركزة، لكن اللائحة سُحبت تحت ضغط شعبة الخدمات الطبية. وقد كشف هذا التراجع أن الحكومة تعرف حجم الانفلات، لكنها لا تذهب إلى نهاية المواجهة مع أصحاب المصالح المسيطرين على جزء واسع من الخدمة العلاجية الخاصة.
العلاج الحر بين تضارب المصالح وعجز المحاسبة
تنتقل الأزمة بعد ذلك من خلل التسعير إلى خلل الرقابة نفسها، لأن إدارة العلاج الحر المسؤولة عن التفتيش تواجه اتهامات متصاعدة بتضارب المصالح. فقد جرى تداول وثائق عن عمل بعض الأطباء الرقابيين شركاء أو موظفين داخل المنشآت التي يخضعونها للتفتيش، بما فيها نماذج في القليوبية، وهو ما ينسف فكرة الرقابة المستقلة من أصلها.
ويؤدي هذا الخلل المؤسسي إلى تمرير زيادات مبالغ فيها على بنود يفترض أن تكون قابلة للمراجعة بسهولة. فتركيب دعامة يمكن أن يسجل في بعض الفواتير بسعر يصل إلى 16000 جنيه، بينما لا تتجاوز قيمته السوقية 4500 جنيه وفق التقديرات المتداولة. وعندما تغيب المراجعة المستقلة، تتحول هذه الفوارق إلى أرباح مؤكدة على حساب المرضى وأسرهم.
ثم تصبح النتيجة المباشرة أن المستشفى لا تخشى كثيرًا من المحاسبة طالما أن الجهة التي تراقبها تعاني تضاربًا في المصالح أو نقصًا في أدوات الردع. لذلك تصاعدت المطالب بربط التراخيص بالتزام فعلي بتسعيرة جبرية معتمدة، وبإلزام كل منشأة بإعلان أسعارها وبنود خدماتها بصورة واضحة، لا أن تترك التسعير لمعادلة القوة المالية وحدها.
وفي هذا الإطار، قال الدكتور محمود فؤاد المدير التنفيذي للمركز المصري للحق في الدواء إن حماية حقوق المرضى تحتاج إلى إعادة تقييم شاملة للمنظومة القانونية والتنظيمية، بما يضمن حقوق جميع الأطراف ولا يترك المواطن أعزل أمام مقدم الخدمة. ويكتسب هذا الطرح أهمية خاصة لأن أزمة الفواتير المبالغ فيها ترتبط أيضًا بزيادات الأدوية والمستلزمات، لا بإقامة المستشفى وحدها.
ولهذا تنتهي الواقعة من نطاق الخبر إلى نطاق الإدانة السياسية والإدارية. فاحتجاز الجثمان رغم الحظر القانوني، وفرض فاتورة تتجاوز المليون جنيه، ونجاح الوساطات لا القانون في إنهاء الأزمة، ثم فتح التحقيق بعد انفجار الغضب العام، كلها حلقات تؤكد أن الدولة تركت المرض والموت رهينتين لسوق منفلت. ولذلك لا تبدو القضية خلافًا على حساب علاجي، بل دليلًا جديدًا على أن الرقابة غائبة، وأن المواطن يدفع ثمن هذا الغياب حيًا وميتًا.